Vivre avec le diabète
Les complications chroniques
L’excès de sucre dans le sang va endommager à la longue les vaisseaux situés dans les reins (néphropathie), les yeux (rétinopathie), les nerfs (neuropathie)…
Altération des petits vaisseaux sanguins
L’atteinte des petits vaisseaux se traduit principalement par des séquelles au niveau:
-
- Des yeux
- Des reins
- Des nerfs
1. Les yeux
L’atteinte des yeux est communément appelée la rétinopathie. Il s’agit du dommage causé à la rétine de l’oeil (comparable à un écran où se forme les images au fond de l’oeil). La rétine est parcourue de plusieurs petits vaisseaux sanguins.
Lorsqu’ils sont endommagés par l’hyperglycémie chronique, il peut se produire de petites hémorragies dans la rétine. Ceci a pour conséquence d’altérer la vision. Il faut savoir que la rétinopathie diabétique est la cause principale de cécité en Amérique du nord.
Au tout début, ces petits changements des vaisseaux de la rétine ne sont pas toujours très évidents. Il n’y a pas de douleur et parfois peu de symptômes.
Par la suite, on observe une baisse de la vision qui se manifeste parfois par une impression de taches dans le champ de vision. Par conséquent, il est important de consulter régulièrement (à tous les ans) le spécialiste des maladies de l’oeil (ophtalmologiste) afin de prévenir ces changements car le traitement au laser peut limiter l’étendue des hémorragies et ainsi préserver la vue.
Dans le cas d’un diabétique de type 1, cette consultation s’effectuera cinq ans après le début de la maladie et dès la date du diagnostic dans le cas d’un diabétique de type 2.
Certains facteurs peuvent aggraver la rétinopathie comme l’hypertension artérielle qui doit être contrôlée adéquatement et le tabagisme qui doit être banni. Les sports violents doivent aussi être évités en présence d’une rétinopathie surtout s’il y a eu hémorragie récente au niveau de la rétine.
Certains médicaments doivent également être évités en présence d’hémorragies: L’aspirine, les anti-inflammatoires et les anti-coagulants. Ce sont des médicaments qui éclaircissent le sang. Ils peuvent donc compliquer la situation. Il faudra consulter votre médecin avant d’en faire usage.
Mise à part la rétinopathie, d’autres complications ophtalmologiques moins sévères celles-là, peuvent survenir chez les diabétiques. Ces personnes sont plus à risque de développer des cataractes que les autres. Il s’agit en fait de l’opacification du cristallin.
Le cristallin est comparable à une lentille; situé dans l’oeil, il permet de former les images sur la rétine. Lorsque le cristallin s’opacifie (cataracte) , la vision devient altérée. Ce problème peut être corrigé par une petite chirurgie et le port de verres correcteurs.
Un autre problème visuel peut apparaitre chez le diabétique. Des changements au niveau de la vision créant une vue embrouillée surviennent lorsqu’il y a mauvais contrôle de la glycémie. Ces changements ne sont pas dangereux, ils n’ont rien à voir avec la rétinopathie et rentrent dans l’ordre avec le bon contrôle du diabète.
Parfois les diabétiques sont inquiets de constater l’apparition d’une vision embrouillée lors d’une hospitalisation pour le contrôle de leur glycémie. Cet état de chose n’est que temporaire et on doit rassurer les gens car leur vision se normalisera en quelques jours ou semaines après la normalisation de leur glycémie.
2. Les reins
L’atteinte des reins se nomme la néphropathie. Le rôle des reins est de filtrer le sang afin d’éliminer les déchets de l’organisme dans l’urine. Ils ont vraiment la fonction d’agir comme un filtre. Lorsque les petits vaisseaux des reins sont endommagés (à cause de l’hyperglycémie chronique) , le filtre n’est plus capable d’assumer ses fonctions. Les déchets s’accumulent donc dans le sang et cela conduit à la diminution de la fonction rénale puis à l’insuffisance rénale.
Ce problème peut être décelé par des tests sanguins. Le médecin demandera un dosage de la créatinine dans le sang. Dans le cas d’une atteinte de la fonction rénale, la créatinine sera élevée.
Par ailleurs, bien avant que l’insuffisance rénale apparaisse, les premiers signes d’une souffrance du rein se détecteront par l’analyse des urines. Lorsque le filtre commence à s’endommager, il laisse passer des protéines dans l’urine. Cela s’appelle la protéinurie. Grâce à la collecte des urines, il est donc possible d’évaluer cette protéinurie afin de détecter précocement toute atteinte de la fonction rénale.
Lorsque la protéinurie est minime, la fonction rénale peut être préservée s’il y a bon contrôle du diabète. Par contre, lorsqu’elle est avancée, les dommages aux reins sont irréversibles et on observe des gonflements des chevilles et des paupières lorsque la situation s’aggrave davantage.
L’hypertension artérielle peut également causer une néphropathie. Elle peut donc aggraver une néphropathie déjà existante chez le diabétique. Elle devra par conséquent être traitée de façon prioritaire. La prise de la tension artérielle à la maison peut s’avérer utile afin de s’assurer de son bon contôle.
3. Les nerfs
L’atteinte des nerfs se nomme la neuropathie. Il existe plusieurs types de neuropathie car il y a différents nerfs.
L’hyperglycémie chronique endommage les cellules nerveuses, empêchant ainsi la transmission adéquate des influx nerveux. Selon les nerfs touchés, cette neuropathie peut prendre plusieurs formes:
Neuropathie sensitive
Il s’agit de l’atteinte des nerfs sensitifs, ceux qui sont responsables d’informer l’organisme au sujet des sensations de chaleur, de douleur et de froid.
Elle peut se manifester par des engourdissements qui touchent généralement les deux mains et les deux pieds, par une diminution de la sensibilité à la douleur, à la chaleur, au froid ou même par des douleurs, des picotements et des sensations de brûlure aux extrémités qui surviennent au repos.
La neuropathie sensitive est souvent de durée temporaire et peut être améliorée par le bon contrôle du diabète. Les douleurs peuvent parfois être soulagées par certains médicaments.
La neuropathie sensitive peut être à la source d’autres problèmes. Elle peut être à l’origine de traumatismes causés aux extrémités ( mains et pieds ). Dès lors, il devient primordial de faire l’inspection des pieds à la recherche de blessures et de coupures car elles peuvent ne pas être reconnues en présence de neuropathie sensitive.
En présence d’une diminution de la sensibilité des extrémités, vous risquez de vous brûler les mains et les pieds si vous omettez de vérifier la température de l’eau du bain avec le coude ou le poignet. De même en sera-t-il des coupures aux pieds que vous ne sentirez pas si vous marchez pieds nus et qu’un objet vous blesse. Alors cette coupure risque par la suite de s’infecter si elle n’est pas rapidement détectée. Cette infection peut même se compliquer : gangrène.
Il est donc impératif d’inspecter vos pieds régulièrement, d’éviter les traumatismes et de soigner rapidement la moindre petite coupure.
Neuropathie motrice
Les nerfs moteurs peuvent aussi être endommagés par l’hyperglycémie. Ils sont responsables du mouvement, de la locomotion. Ce sont eux qui assurent le tonus musculaire et qui commandent le mouvement des muscles.
Lorsque les nerfs moteurs sont atteints, les muscles peuvent devenir plus petits ( on dit qu’ils sont atrophiés). Des muscles plus petits sont en général moins puissants. Il se produira donc une faiblesse musculaire. Cette faiblesse apparaitra surtout au niveau des mains et des pieds et généralement des deux côtés à la fois. Parfois, on observera l’atteinte isolée d’un seul nerf.
Il y a peu de traitement pour la neuropathie motrice. Celle-ci peut par contre s’améliorer avec le temps.
Neuropathie atrophique
Les nerfs autonomes peuvent aussi être endommagés par l’hyperglycémie. Il s’agit des nerfs responsables:
-
- de la digestion et de l’absorption de la nourriture.
- du travail de la vessie.
- de la fonction sexuelle.
- du maintien de la tension artérielle.
Lorsque ces nerfs sont endommagés, il peut en résulter plusieurs problèmes chez le diabétique. Ces problèmes peuvent également rendre plus difficile le bon contrôle de la glycémie.
Il peut donc se produire des problèmes d’ordre sexuel (difficulté d’érection et/ou éjaculation, impuissance), des problèmes digestifs (nausée, vomissement, diarrhée, malabsorption ), des problèmes urinaires (incontinence, fréquences urinaires) et des problèmes d’étourdissement au lever.
Complications cardiovasculaires
Les personnes diabétiques ont deux à quatre fois plus de risques de développer une maladie cardiovasculaire. En effet, le diabète fait vieillir plus rapidement le cœur et les vaisseaux sanguins car il favorise le développement de l’athérosclérose, qui correspond à un durcissement et à un rétrécissement des artères suite à l’accumulation de dépôts graisseux appelés « plaques d’athérome ». Les plaques d’athérome peuvent se casser ou former des caillots qui vont alors obstruer les artères. L’excès de sucre favorise la formation de ces caillots. Une artère obstruée par un caillot peut avoir des conséquences graves comme un infarctus du myocarde ou un accident cérébral vasculaire.
Pour éviter au mieux ces complications, il est important de surveiller sa santé cardiovasculaire : tension artérielle, taux de cholestérol, hémoglobine glyquée, hygiène de vie (éviter la sédentarité, la consommation d’alcool et de tabac) notamment.
Dysfonction érectile
La dysfonction érectile est l’incapacité à obtenir ou à maintenir une érection suffisante pour avoir une relation sexuelle satisfaisante. Le diabète est l’une des premières causes de dysfonction érectile. En effet cette maladie peut à la fois diminuer la production de testostérone, endommager les nerfs impliqués dans l’érection et contribuer à obstruer les artères du pénis. La dimension psychologique n’est pas non plus négligeable car le stress et les préoccupations liées à la maladie peuvent également altérer la sexualité. Les troubles de l’érection sont favorisés notamment par un mauvais contrôle du diabète de type 2, le tabagisme, l’hypertension ou un taux de cholestérol élevé.
Pour prévenir au mieux les problèmes de dysfonction érectile, il est conseillé de maintenir un bon contrôle de la glycémie et d’adopter de bonnes habitudes de vie, comme arrêter de fumer, maintenir un poids de forme, pratiquer une activité physique, éviter l’abus d’alcool… En cas de dysfonction érectile, il est important d’en parler à son médecin car des solutions existent.
Pied diabétique
Les personnes diabétiques ont les pieds plus fragiles, on parle de « pied diabétique » pour parler des complications liées au diabète et apparaissant au niveau des pieds. Cette fragilité est due à plusieurs facteurs :
une mauvaise circulation du sang dans les artères des membres inférieurs : l’hyperglycémie prolongée fragilise la paroi des artères des jambes et des pieds, et favorise les dépôts de cholestérol. Le diamètre des artères est réduit et les pieds ne reçoivent plus assez de sang ce qui peut entrainer des douleurs et favoriser l’apparition de plaies.
une diminution de la sensibilité au niveau des pieds: en raison de la neuropathie, la douleur ne joue pas son rôle d’alerte, de sorte qu’un problème mineur au départ risque de s’aggraver parce qu’il n’est pas pris en compte, et des petites blessures peuvent passer inaperçues et s’infecter. La peau des pieds a aussi tendance à se fragiliser, ce qui favorise l’apparition de plaies parfois très profondes (mal perforant plantaire).
une déformation des pieds : la neuropathie qui entraîne diminution de la sensibilité va également affecter les appuis lors de la marche : petit à petit des déformations peuvent apparaître au niveau des orteils et du pied, ce qui augmente le risque de frottements, d’ampoules et donc de plaies.
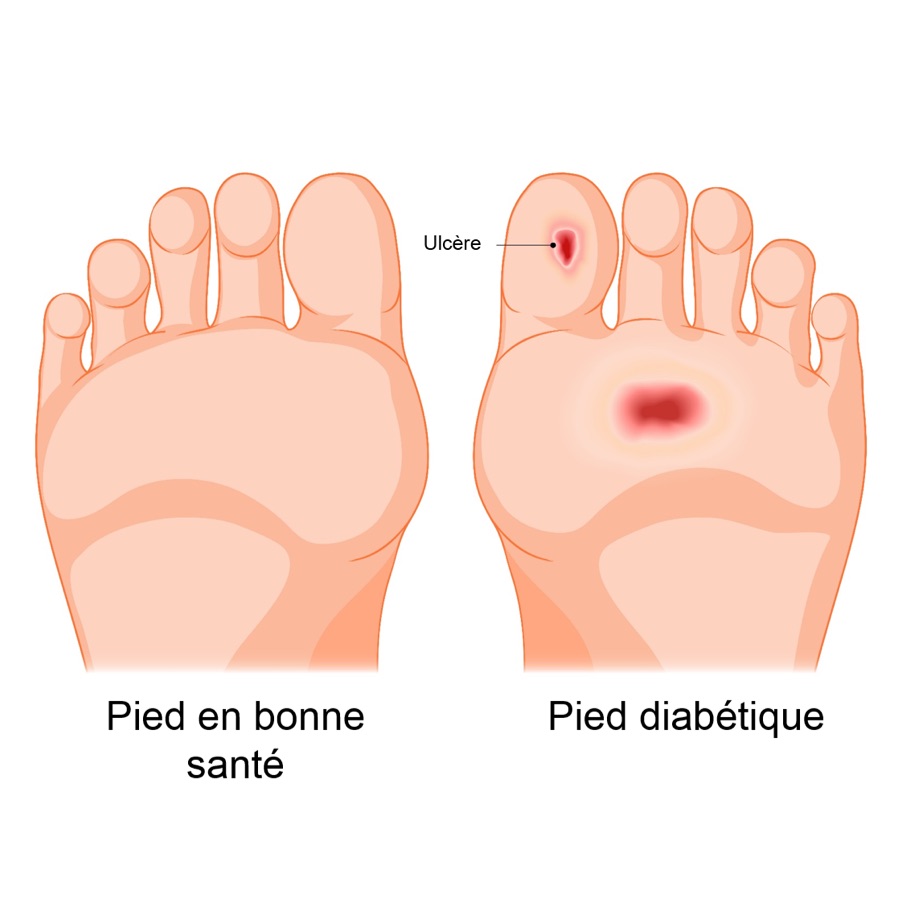
Dans les cas les plus graves, les plaies du pied peuvent s’étendre, s’aggraver et s’infecter, conduisant parfois à une hospitalisation voire à une amputation. Pour se prémunir de cela, il est nécessaire d’examiner chaque jour ses pieds lorsque l’on est diabétique, en s’aidant d’un miroir ou en demandant l’aide d’un proche si besoin, et d’agir vite si l’on s’aperçoit d’une plaie même bénigne.
Soin des pieds
Dépression
Le risque d’être dépressif est deux fois plus élevé chez les diabétiques de type 2 que chez les personnes qui n’ont pas de diabète. La présence d’une dépression peut aggraver la maladie : une personne qui est diabétique et dépressive sera moins attentive au suivi et au traitement du diabète : mesure de la glycémie, lutte contre l’excès de poids, pratique régulière d’un activité physique… Elle sera également moins vigilante face aux signes précurseurs des complications du diabète.
Une souffrance psychologique menant à une dépression peut apparaître à différents moments de la maladie : dès le diagnostic, lors de l’apparition d’un handicap ou de douleurs, lors du passage à un traitement par insuline ou lorsque des complications apparaissent.
Cependant, la dépression n’est pas une fatalité : des solutions existent, c’est pour cela qu’il est important d’en discuter avec le médecin. Enfin, il peut être utile d’échanger avec d’autres patients diabétiques, via par exemple des associations locales.
Altération des gros vaisseaux sanguins
L’atteinte des gros vaisseaux appelée aussi artériosclérose se définit comme un épaississement, un durcissement des artères.
L’artériosclérose n’est pas propre aux personnes diabétiques. Elle est une des principales causes de décès en Amérique du nord. Par contre, elle se développe plus rapidement et plus précocement chez les diabétiques.
Les facteurs de risque de l’artériosclérose sont:
-
- Le tabagisme.
- L ‘hypertension artérielle.
- L’hypercholestérolémie.
- L’hérédité (histoire familiale de maladie cardiovasculaire).
- L’obésité.
- Le diabète.
- L’hypertriglycéridémie.
L’artériosclérose se manifeste à plusieurs niveaux. Au niveau des vaisseaux du coeur (les coronaires), elle est responsable des douleurs à la poitrine (angine de poitrine) et des infarctus; au niveau des vaisseaux du cou (carotides ), elle provoque des accidents cérébraux vasculaires ( thombose cérébrale) qui s’accompagnent de paralysie; au niveau des vaisseaux des membres inférieurs, elle est responsable des douleurs aux mollets qui surviennent à la marche (claudication) et d’une plus lente guérison des plaies menant parfois à la gangrène lorsque la circulation est compromise.
Il faut donc tout mettre en oeuvre pour enrayer l’artériosclérose. Il est primordial de s’attaquer d’abord aux facteurs de risque. Il importe de normaliser la glycémie mais ceci doit se faire de concert avec l’élimination de tous les autres facteurs de risque.
